В нашей стране существует две крайности: гипердиагностика и гиподиагностика бронхиальной астмы. Астма есть, но ее упорно не видят, ставят несуществующие диагнозы — хронический бронхит, астматический бронхит, обструктивный хронический бронхит, хронический бронхит с астматическим элементом — все, кроме нужного диагноза. А значит, нужное лечение не будет вовремя назначено.
Что такое бронхиальная астма?
Бронхиальная астма — это хроническое гетерогенное заболевание, характеризующееся воспалением дыхательных путей. Основные симптомы включают свистящие хрипы, одышку, заложенность в груди и кашель, которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей.
Эпидемиология: масштабы проблемы
Астма занимает лидирующую позицию по распространенности среди населения. По оценкам ВОЗ, сегодня бронхиальной астмой болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире. В России распространённость этого заболевания среди взрослых составляет примерно 7% населения, а среди детей и подростков — около 10%.
Клиническая картина: симптомы бронхиальной астмы
Характерные симптомы бронхиальной астмы:
- Кашель, особенно ночью и ранним утром
- Затрудненное дыхание
- Одышка (преимущественно на выдохе)
- Тахипноэ (учащенное дыхание)
- Свистящие хрипы, характерные для астмы
- Чувство стеснения или тяжести в груди
Симптомы могут усиливаться в ночное время и предутренние часы. При назначении противовоспалительного лечения симптомы уходят. А если отменяем лечение — воспаление вновь нарастает.

Почему трудно дышать? Патофизиология астмы
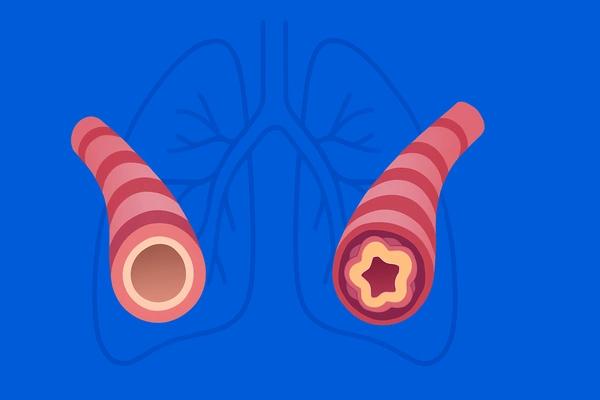
В основе бронхиальной астмы лежит хроническое воспаление дыхательных путей. При обструкции возникает сужение просвета бронхов — настолько сильно, что воздух не может пройти, возникает одышка, свистящее дыхание.
Обструкция возникает из-за хронического воспаления. Происходит отек, гиперемия слизистой оболочки, утолщение стенки бронхов. Выделяется слизь, чаще всего густая, трудноотделяемая, белого цвета.
При длительном течении заболевания может происходить ремоделирование дыхательных путей — необратимые структурные изменения: утолщение стенки бронхов, увеличение количества гладкомышечных клеток и бокаловидных клеток, продуцирующих слизь.
Причины и факторы риска развития астмы
Наследственный фактор
Генетическая предрасположенность играет важную роль, но ее не всегда достаточно для развития заболевания. За это ответственны более 100 генов, регулирующих воспаление и врождённый иммунитет.
Предрасположенность к бронхиальной гиперреактивности
Это способность бронхов к сужению в ответ на такие раздражители, которые у здорового человека не вызвали бы никакой реакции. Время на холодном воздухе, резкий запах табака, лака — один человек задыхается и кашляет, другой нет. Также у детей бывают обструкции на фоне ОРВИ — дети склонны к ней из-за своей физиологии, у них маленькие дыхательные пути.
Аллергия
Чаще всего это дыхательные аллергены: домашняя пыль, шерсть домашних животных, пыльца. Триггером бронхиальной астмы выступает некий раздражитель, который вызывает хроническое воспаление в дыхательных путях. Если сложить хроническое воспаление и бронхиальную гиперреактивность — на выходе получается бронхиальная астма.
Курение
Как активное, так и пассивное курение у детей, в том числе во время беременности матери, значительно повышает риск развития астмы, особенно если есть предрасположенность к гиперреактивности.
Ожирение
Глобальная инициатива по бронхиальной астме (GINA) выделила отдельный фенотип астмы у пациентов с ожирением. Такая астма труднее поддается лечению, требуются более высокие дозы гормонов, и она коморбидна — есть сопутствующие заболевания — гипертония, сахарный диабет.
Другие факторы
- Пол (в раннем детстве чаще болеют мальчики, после 12 лет — девочки)
- Профессиональные вредности (контакт с химическими веществами, древесной пылью, красками)
- Загрязнение воздуха (промышленные выбросы, выхлопные газы)
- Инфекции дыхательных путей
Фенотипы бронхиальной астмы: разнообразие проявлений
Аллергическая и неаллергическая астма
Аллергической астмой занимаются врачи-аллергологи, неаллергической — врачи-пульмонологи. Аллергическая чаще встречается у детей, но может дебютировать в любом возрасте. Неаллергическую выявляют преимущественно у взрослых, в истории болезни которых нет аллергии, наследственность по аллергии не отягощена.
Вирусиндуцированная бронхиальная астма
Например, дети с обструкцией на фоне ОРВИ. На физическую нагрузку, кошек, пыль ребенок не реагирует. А как только заболел, появляются обструкции. Три и более обструкции за год — повод показаться пульмонологу-аллергологу.
Кашлевой вариант бронхиальной астмы
Классические симптомы: кашель, одышка, приступы удушья. Но есть пациенты, у которых бронхиальная астма проявляется только затяжным кашлем. Бронхиальная астма стоит в первой тройке причин хронического кашля как у взрослых, так и у детей.
Астма с фиксированной обструкцией дыхательных путей
Необратимые изменения в бронхах начинаются без видимых причин, заболевание характеризуется неконтролируемыми симптомами.
Астма с запоздалым началом
Чаще выявляют у женщин, проживающих в крупных городах с загрязнённым воздухом.
Астма в сочетании с лишним весом
Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением.
Триггеры: что провоцирует приступы?
- Аллергены (пыльца, шерсть животных, домашняя пыль, пищевые аллергены)
- Физическая нагрузка
- ОРВИ и другие инфекции
- Холодный воздух
- Табачный дым и другие поллютанты
- Некоторые лекарства (нестероидные противовоспалительные средства, бета-адреноблокаторы)
- Стресс
Бронхиальная астма может развиваться после инфекций, тяжелой пневмонии, коклюша. Если человек работает на вредном производстве — может развиться профессиональная бронхиальная астма (приступы происходят на рабочем месте).
Диагностика бронхиальной астмы: ключевые методы
Консультация врача-аллерголога
Все пациенты с подозрением на бронхиальную астму должны пройти консультацию врача-аллерголога для исключения атопии. Сдавать анализы на аллергены нужно только после консультации с врачом.
Спирометрия
Метод диагностики, с помощью которого проверяют легочный объем. Человек дует в специальную трубочку, врачи смотрят объем форсированного выдоха за 1 секунду, жизненную емкость легких и соотношение этих двух величин — индекс Тиффно. Спирометрия детям проводится с 5–6-летнего возраста, потому что нужно правильно выполнить этот маневр. Спирометрия должна проводиться обязательно с бронхорасширяющей пробой.

Пикфлоуметрия
Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами) и вечером. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель.
Выдыхание оксида азота
Еще один из методов диагностики в дополнение к другим методам.
Аллергологическое обследование
Включает кожные пробы с аллергенами, определение специфических IgE-антител в крови. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
Сбор анамнеза болезни
Астма — преимущественно клинический диагноз, выставляется по жалобам, симптомам и по осмотру пациента. Очень важно провести сбор анамнеза болезни, тщательный расспрос, анамнез жизни.
- Подробно расспрашиваем пациента о том, чем он болел.
- Наследственность.
- Курит или не курит, есть ли пассивное курение.
- Данные объективного осмотра.
- Данные дополнительных методов исследования (аллергодиагностика, спирометрия).
Нормальная аллергическая панель, нормальная спирометрия, отрицательные аллергопробы и анализы не исключают диагноза, если есть характерные жалобы. Иногда нужно быть Шерлоком Холмсом. Нет ни одного 100%-ного анализа, который бы подтвердил бронхиальную астму.
Современные принципы лечения бронхиальной астмы
Цели терапии и ступенчатый подход
В основе лечения бронхиальной астмы лежит базисная терапия. Она имеет ступенчатую основу. По количеству симптомов, которые беспокоят пациента, ставится степень тяжести. Есть 5 ступеней — степеней тяжести бронхиальной астмы: 1) легкая интермиттирующая; 2) легкая персистирующая; 3) средней тяжести персистирующая; 4) тяжелая персистирующая; 5) крайне тяжелая.
Вся терапия направлена на то, чтобы достигнуть контроля — отсутствия симптомов.
Основные группы препаратов
Препараты базисной терапии
- Ингаляционные глюкокортикостероиды (ИГКС) — препараты первой линии. Они являются основой противовоспалительной терапии и назначаются практически всем пациентам с бронхиальной астмой, даже при лёгкой степени тяжести.
- Антилейкотриеновые препараты ("Монтелукаст") — могут комбинироваться с ингаляционными глюкокортикостероидами или назначаться отдельно. FDA выпустило предупреждение о возможных побочных эффектах — изменение поведения, агрессия, нарушение сна.
- Длительно действующие β2-агонисты — обычно используются в комбинации с ИГКС, не рекомендуются в качестве монотерапии.
- Биологические препараты — применяются при тяжелой астме, которая плохо контролируется стандартной терапией (омализумаб, меполизумаб и др.).
Препараты для купирования симптомов
- Короткодействующие β2-агонисты — используются для быстрого снятия симптомов при приступе.
- Комбинированные препараты — содержат ИГКС и быстродействующий бронходилататор.
Минимальный срок базисной терапии — 3 месяца. Если все хорошо — лечение продолжается еще 3 месяца (либо в той же дозировке, либо в уменьшенной). Врач может даже попробовать отменить базисную терапию.
В современном мире бронхиальная астма — не приговор. Главное — подобрать подходящую терапию. Есть пациенты, которые ходят в горы, занимаются дайвингом, получая базисную терапию.
Контроль астмы: когда нужно корректировать лечение
Если нет контроля бронхиальной астмы (лечение назначили, но все равно сохраняются симптомы), возможно, объем лечения недостаточный. Нужно подняться на ступеньку выше и назначить чуть больший объем базисной терапии. Либо назначить комбинированные препараты.
Если астма тяжелая и трудно поддается лечению, назначается максимальная терапия: высокие дозы гормонов, системные стероиды, биологическая или таргетная терапия. GINA подчеркивает, что гормоны в таблетках на постоянной основе должны назначаться как можно позже. Перед этим пациента направляют на определение фенотипа астмы.
Также причиной отсутствия контроля может быть низкая приверженность пациента лечению. Пациенты часто тревожны. Они не принимают базисную терапию, уменьшают дозы, пропускают дни. Пациентов часто пугает, что мы предлагаем им не таблетки, а ингалятор.
Астма и сопутствующие заболевания
Бронхиальная астма и COVID-19
Пациенты с контролируемой бронхиальной астмой переносят коронавирусную инфекцию нормально. Появилась версия, что защищают именно глюкокортикостероиды. Опубликовано исследование, которое позволяет назначать их даже пациентам без бронхиальной астмы.
В связи с новой коронавирусной инфекцией рекомендовано по возможности уменьшить использование спирографии и сократить лечение небулайзерами, заменив их на спейсеры с маской.
Профилактика бронхиальной астмы
Первичная профилактика
- Элиминация аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета)
- Кормление грудью
- Отказ от курения во время беременности
- Пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е)
Вторичная профилактика
- Избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот)
- Борьба с клещами домашней пыли
- Не заводить домашних животных
- Отказ от курения в семье
Пациентам с атопическими формами астмы, особенно родителям с больным ребенком, рекомендуется проживание в горной местности либо в непосредственной близости от моря, а также в климатических условиях с пониженной влажностью воздуха.
Часто задаваемые вопросы
Если коронавирус происходит на фоне ремиссии, нужно подключать базисную терапию?
Не всегда. Сначала мы говорили о том, что пациенты с хроническими заболеваниями переносят ковид тяжелее, но затем поняли, что пациенты с контролируемой бронхиальной астмой переносят его нормально. Появилась версия, что защищают именно глюкокортикостероиды.
Желание зевнуть может быть признаком обострения астмы?
Больше нет, чем да. Желание зевнуть — чувство нехватки воздуха — можно рассматривать как симптом. Без очного осмотра сложно сказать, нужно изучать показатели спирометрии.
Уже несколько лет не повторяются симптомы астмы, можно ли отменить базисную терапию совсем?
Если вы контролируете заболевание более 3 месяцев, можете попробовать отменить терапию, но только после консультации с врачом.
Чем бронхиальная астма отличается от ларингита?
Ларингит — это сужение и отек гортани, голосовых складок и подскладочного пространства. При ларингите — характерный лающий кашель, при бронхиальной астме такого кашля нет.
Заключение
Бронхиальная астма — хроническое заболевание, требующее длительного наблюдения и лечения. Современные методы диагностики и терапии позволяют большинству пациентов вести полноценную жизнь без ограничений. Ключевыми факторами успешного контроля заболевания являются своевременная диагностика, правильно подобранная базисная терапия и высокая приверженность пациента лечению.
При появлении симптомов, характерных для бронхиальной астмы, необходимо обратиться к врачу-пульмонологу или аллергологу. Не занимайтесь самолечением и не отменяйте самостоятельно назначенные препараты, даже если симптомы исчезли. Только врач может корректировать схему лечения в зависимости от состояния пациента.